PSICOPATOLOGÍA O ENFERMEDADES MENTALES: LA ATENCIÓN EN DIVERSOS SÍNTOMAS PSIQUIATRICOS. LA ESQUIZOFRENIA. La esquizofrenia (del griego, schizo (σχίζειν): "división" o "escisión" y phrenos (φρήν, φρεν-): "mente") es un diagnóstico psiquiátrico que se refiere a un grupo de trastornos mentales crónicos y graves, en personas con alteraciones en la percepción o la expresión de la realidad.
Esquizofrenia
De Wikipedia, la enciclopedia libre
| Esquizofrenia Clasificación y recursos externos | |
|---|---|
| Autorretrato de un paciente con esquizofrenia, en el acto de su tratamiento. | |
| CIE-10 | F20 |
| CIE-9 | 295 |
| OMIM | 181500 |
| MedlinePlus | 000928 |
| Sinónimos | locura |
La esquizofrenia (del griego, schizo (σχίζειν): "división" o "escisión" y phrenos (φρήν, φρεν-): "mente") es un diagnóstico psiquiátrico que se refiere a un grupo de trastornos mentales crónicos y graves, en personas con alteraciones en la percepción o la expresión de la realidad.[1] Se caracteriza por una mutación sostenida de varios aspectos del funcionamiento psíquico del individuo, principalmente de la conciencia de realidad, y una desorganización neuropsicológica más o menos compleja, en especial de las funciones ejecutivas, que lleva a una dificultad para mantener conductas motivadas y dirigidas a metas, y una significativa disfunción social.
Una persona con este diagnóstico, por lo general, muestra un pensamiento desorganizado (laxitud asociativa), delirios, alteraciones perceptuales (alucinaciones), alteraciones afectivas (en el ánimo y emociones), del lenguaje y conductuales. Los síntomas suelen comenzar en adultos jóvenes[2] y aproximadamente 0,4-0,6% de la población se ve afectada de esquizofrenia.[3] [4] El diagnóstico se basa en las experiencias reportadas por el mismo paciente y en el comportamiento observado por el examinador. No existen actualmente pruebas de laboratorio para el diagnóstico de la esquizofrenia.
Algunos estudios sugieren que la genética, el entorno durante la infancia, la neurobiología, y procesos psicológicos y sociales son factores importantes que contribuyen a la esquizofrenia. Ciertos medicamentos y el uso de drogas recreativas parecen causar o empeorar los síntomas. La investigación psiquiátrica actual se centra en el papel de la neurobiología, pero no se ha encontrado ninguna causa orgánica. Debido a las múltiples combinaciones sintomáticas posibles, se ha sugerido que la esquizofrenia se trataría de varios trastornos, y no de uno solo. Ninguno de los síntomas es patognomónico de esta condición, lo que dificulta el diagnóstico. Por esta razón, Eugen Bleuler, cuando acuñó el nombre, prefirió utilizar el plural schizophrenias para referirse a esta patología. A pesar de su etimología, la esquizofrenia no es lo mismo que el trastorno de identidad disociativo (o "trastorno de personalidad múltiple", o de "doble personalidad"), con el que ha sido frecuentemente confundida.[5]
Se ha notado un consistente aumento en la actividad de la dopamina en la vía mesolímbica del cerebro en las personas esquizofrénicas. El fundamento del tratamiento es la medicación antipsicótica, un tipo de droga que fundamentalmente actúa suprimiendo la actividad de la dopamina. Las dosis de los antipsicóticos empleados son generalmente más bajas que en las primeras décadas de su uso. La psicoterapia, y la rehabilitación profesional y social también son importantes. En casos más graves, donde hay riesgo para el mismo paciente y para otros a su alrededor, puede ser indicada la hospitalización involuntaria, aunque la estadía hospitalaria es menos frecuente y por períodos más cortos que en tiempos pasados.[6]
Contenido[ocultar] |
Historia [editar]
La idea de locura ha existido desde muy antiguo. Los primeros datos que pueden estar relacionados con síntomas psicóticos datan del 2000 a. C. en el Libro de los corazones, parte del antiguo Papiro de Ebers. Sin embargo, un estudio reciente de la literatura antigua de Grecia y Roma mostró que, mientras la población general probablemente tenía conocimiento de los trastornos psicóticos, no había ninguna condición equivalente al moderno criterio de diagnóstico de esquizofrenia en aquellas sociedades.[7]
Pre-1800 [editar]

Son muy raros los testimonios de síndromes similares a la esquizofrenia en la historia anterior a 1800, aunque los relatos de comportamientos irracionales, ininteligibles, o descontrolados sí eran frecuentes.[9] Se ha producido una breve interpretación citando que las notas en el Papiro Ebers del antiguo Egipto pueden implicar esquizofrenia,[10] pero otros estudios no han podido certificar dicha conexión.[11] Una revisión de la antigua literatura griega y romana, indican que si bien se ha descrito la psicosis, no son relatos que reúnan los criterios para la esquizofrenia.[12] En la literatura médica árabe y psicológica de la Edad Media se observaron creencias y comportamientos psicóticos raros, similares a algunos de los síntomas de la esquizofrenia. En el Canon de la Medicina, por ejemplo, Avicena describe una condición algo parecida a los síntomas de la esquizofrenia que llamó Junun Mufrit (locura grave), la cual diferenció de otras formas de locura (Junun), como la manía, la rabia y la psicosis maníaco-depresiva.[13] Sin embargo, nunca se llegó a reportar algo que se le asemeje a la esquizofrenia en la Cirugía Imperial por Şerafeddin Sabuncuoglu, un importante libro de texto médico Islámico del siglo XV.[14] Dadas las escasas evidencias históricas, la esquizofrenia, al menos con la frecuencia con que se encuentra hoy, puede que sea un fenómeno moderno, o, alternativamente, puede haber permanecido oscurecida en los textos históricos dentro de conceptos relacionados, como la melancolía o la manía.
Un detallado reporte de caso en 1797 en relación con James Tilly Matthews, así como las descripciones publicadas por el francés Philippe Pinel (1755-1826) en 1809, son a menudo considerados los primeros casos de esquizofrenia en la literatura médica y psiquiátrica del pasado.[9]
Kraepelin [editar]
La esquizofrenia como entidad nosológica tiene una historia en realidad muy reciente. Fue descrita por primera vez como síndrome afectando a adolescentes y adultos jóvenes por Bénédict Morel en 1853, denominado Demence précoce, literalmente «demencia precoz». Luego, el término dementia praecox se utilizó en 1891 en un reporte por Arnold Pick sobre un caso de trastorno psicótico.
La aproximación contemporánea al concepto de esquizofrenia se inició con Emil Kraepelin, quien en 1887, luego de largas observaciones entre sus pacientes, logró sistematizar una buena cantidad de entidades psicopatológicas que estaban confusas hasta entonces y distinguió una forma de “demencia” que aparecía en los jóvenes (a diferencia de la demencia senil), separándola de otras formas de insanidad mental, como la locura maníaco depresiva, incluyendo tanto la depresión unipolar como la bipolar. A esta forma de dementia praecox le describió su curso deteriorante y su precocidad. Le dio mayor importancia a los síntomas “negativos” como “debilitamiento de la voluntad” y la falta de un “desarrollo personal”.
Kraepelin creía que la dementia praecox era fundamentalmente una enfermedad del cerebro,[15] una forma particular de demencia, distinguiéndose de otras formas de demencia, tales como la enfermedad de Alzheimer, que suelen ocurrir más tarde en la vida.[16] La clasificación de Kraepelin fue poco a poco ganando aceptación. Hubo objeciones a la utilización del término "demencia", pese a los casos de recuperación, y apologética a favor de algunos de los diagnósticos que sustituyó, tales como la locura del adolescente.[17]
Bleuler [editar]
En 1908 sugirió que el nombre era inadecuado, porque el trastorno no era una “demencia”, es decir, no llevaba necesariamente a un deterioro de funciones mentales como en la demencia senil (que hoy llamamos de tipo Alzheimer, aunque existan otras entidades); muchos pacientes sí mejoraban y además, ocasionalmente se presentaba por primera vez en personas maduras.[18] Propuso entonces el nombre con el que se conoce el trastorno hasta hoy. Bleuler sugirió la palabra “esquizofrenia” para referirse a una falta de integración de diversos procesos psíquicos, como percepción, memoria, personalidad y pensamiento lógico. Sugirió también que los síntomas podían dividirse en fundamentales (si estaban presentes en todos los pacientes y durante toda la evolución del trastorno) y accesorios. Los síntomas fundamentales de Bleuler constituyen “las cuatro A”:[19]
- Asociaciones laxas del pensamiento
- Afectividad aplanada
- Ambivalencia y
- Autismo.
Los síntomas accesorios son las ideas delirantes o delirios, alucinaciones, alteraciones del lenguaje y la escritura y los síntomas catatónicos. Hay que notar que aquellos síntomas que llaman más la atención (como los delirios y las alucinaciones) Bleuler los considera “accesorios”. Esa diferencia es adecuada, porque la gravedad del trastorno está vinculada justamente a las características de laxitud asociativa y aplanamiento afectivo y autismo, los síntomas fundamentales de Bleuler.
De modo anecdótico hay que hacer notar que se ha popularizado el término “esquizofrenia” para indicar una disociación de ideas y conductas, como una suerte de “hipocresía” vital, (pensar en hacer algo pero hacer otra cosa diferente de un modo más o menos premeditado).
Presente [editar]
El término «esquizofrenia» es comúnmente mal interpretado, dándole el sentido de que las personas afectadas tienen una «doble personalidad». Aunque algunas personas con diagnóstico de esquizofrenia pueden escuchar voces y pueden vivir las voces como personalidades distintas, la esquizofrenia no se trata de una persona que va cambiando entre distintas personalidades múltiples. La confusión surge en parte debido a los efectos del significado que le dio Bleuler a la esquizofrenia, literalmente «escisión» o «ruptura de la mente». El primer uso indebido del término dándole la interpretación de «doble personalidad» fue en un artículo del poeta T. S. Eliot en 1933.[20]
En la primera mitad del siglo XX, la esquizofrenia se considera un defecto hereditario, y en muchos países los pacientes fueron sometidos a eugenesia. Cientos de miles fueron esterilizados, con o sin consentimiento —la mayoría en la Alemania nazi, los Estados Unidos y los países escandinavos.[21] [22] muchos con diagnóstico de esquizofrenia fueron asesinados en el régimen nazi, junto a otras personas etiquetados "mentalmente ineptos", como parte del programa Aktion T4.[23]
Un gran aporte desde la semiología fue contribuido por Klaus Conrad, quien publicara en 1954 La esquizofrenia incipiente, donde distingue y aún hoy mantiene en vigencia ciertas fases del curso de la patología bajo el concepto de esquizofrenia incipiente.
A principios de los años 1970, los criterios diagnósticos para la esquizofrenia fueron objeto de una serie de controversias que eventualmente llevó a los criterios operativos utilizados hoy en día. Se hizo evidente después del estudio diagnóstico UK-USA en 1971 que la esquizofrenia se diagnosticaba en mucha mayor medida en los Estados Unidos que en Europa.[24] Esto se debió en parte a los criterios de diagnóstico más flexibles en los EE.UU., donde se utilizó el manual DSM-II, en contraste con Europa y sus CIE-9. El estudio realizado por David Rosenhan en 1972, publicado en la revista Science con el título Sobre estar cuerdo en centros para locos, llegó a la conclusión de que el diagnóstico de esquizofrenia en los EE.UU. es a menudo subjetivo y poco fiable.[25] Estos son algunos de los factores conducentes a la revisión no sólo del diagnóstico de esquizofrenia, sino de todo el manual de DSM, lo que conllevó a la publicación del DSM-III en 1980.[26] Desde la década de 1970 se han propuesto y evaluado más de 40 criterios de diagnóstico para la esquizofrenia.[27]
En la Unión Soviética, el diagnóstico de esquizofrenia también fue utilizado con fines políticos. El prominente psiquiatra soviético Andrei Snezhnevsky creó y promovió una nueva sub-clasificación de la esquizofrenia de progresión lenta. Este diagnóstico se utilizó para desacreditar y rápidamente encarcelar a los disidentes políticos, con el fin de prescindir de un juicio potencialmente embarazoso.[28] La práctica fue expuesta a los occidentales por una serie de disidentes soviéticos y, en 1977, la Asociación Mundial de Psiquiatría condenó la práctica Soviética en el Sexto Congreso Mundial de Psiquiatría.[29] En lugar de defender su teoría de que una probable forma latente de la esquizofrenia causaba que los disidentes se opusieran al régimen, Snezhnevsky rompió todo contacto con el Occidente en 1980, renunciando a su cargos honoríficos en el extranjero.[30]
Epidemiología [editar]
Se cree que la esquizofrenia afecta principalmente a la cognición, pero también suele contribuir a la aparición de problemas crónicos de comportamiento y emoción. Las personas con esquizofrenia pueden tener trastornos adicionales, incluyendo depresión y trastornos de ansiedad.[31] Aproximadamente el 40% de los pacientes esquizofrénicos han consumido drogas al menos en una ocasión durante sus vidas. Ciertos problemas sociales, tales como el desempleo de larga duración, la pobreza y la falta de vivienda, son frecuentes en estos pacientes. Además, la esperanza media de vida de las personas con el trastorno es de 10 a 12 años menos que la de quienes no lo tienen, probablemente debido al aumento de problemas de salud física y una mayor tasa de suicidios.[32]
La prevalencia de la esquizofrenia —la proporción de personas que espera la experiencia de la enfermedad en cualquier momento en sus vidas— se ha establecido alrededor del 1% de la población,[33] con escasas variaciones entre países,[34] aunque se ha demostrado que su prevalencia varía dentro de los países[35] y a nivel local y de barrios.[36] Sin embargo, una revisión sistemática de 2002 numerosos estudios encontró una prevalencia de vida de 0,55%.[4]
El análisis de un total de 1.721 estimaciones de 188 estudios, que abarcan 46 países, calculó la mediana de las estimaciones de prevalencia en 4,6 por 1.000 para la prevalencia puntual, definida como la prevalencia durante cualquier intervalo de menos de un mes; 3,3 para la prevalencia de período, definida como la prevalencia durante un periodo de 1 a 12 meses; 4,0 para la prevalencia de vida o la proporción de individuos en la población que alguna vez manifiestará la enfermedad y que están vivos en un día determinado; y el 7,2 de cada 1.000 individuos para el riesgo mórbido de por vida, el cual intenta incluir toda la vida de una cohorte de nacimientos, tanto del pasado como del futuro, e incluye a los fallecidos en el momento de la encuesta. Estas cifras sugieren que el estimado de 0,5% -1% para la prevalencia publicada en muchos libros de texto es una sobreestimación. El análisis sistemático de la realidad sugiere que es algo inferior, y los autores sugieren que es más preciso decir que alrededor de siete a ocho por cada 1.000 personas se verán afectadas.[37]
Un hallazgo estable y reproducible ha sido capaz de encontrar la asociación entre vivir en un medio ambiente urbano y el diagnóstico de esquizofrenia, incluso después de controlar factores tales como el uso de drogas, el grupo étnico y el tamaño del grupo social.[38] Se sabe que la esquizofrenia es una de las principales causas de discapacidad. En un estudio de 1999 de 14 países, la psicosis activa ocupa el tercer lugar después de cuadriplejia y la demencia y por delante de la paraplejía y la ceguera.[39]
No hay clara demostración de la influencia del sexo, la raza, el clima, la cultura o la clase social en la incidencia de la enfermedad. La esquizofrenia se produce por igual en hombres y mujeres. Sí hay evidencias de que el pronóstico es mejor en mujeres, relacionándose este dato con una tendencia a un inicio más tardío en ese sexo, probablemente por el efecto antidopaminérgico del estrógeno.[33] Generalmente aparece antes en los hombres: el pico de aparición son las edades 20-28 años para los hombres y 26-32 años para las mujeres.[2] Igualmente se comprueba cómo la adaptación social es mejor en las sociedades menos desarrolladas (con menor nivel de exigencia por tanto). En los países desarrollados los pacientes suelen tener niveles socioeconómicos bajos como consecuencia de las dificultades sociolaborales derivadas de su enfermedad.
Los niños mayores de cinco años pueden desarrollar esquizofrenia, pero es muy raro que esta enfermedad se presente antes de la adolescencia,[40] como lo es también su inicio en la tercera edad.[41] Algunos niños que desarrollan esquizofrenia tienen peculiaridades de personalidad o comportamiento que preceden a la enfermedad. Los síntomas comunes en los adultos, las alucinaciones y los delirios, son extremamente raros antes de la adolescencia.
Clasificación [editar]
Históricamente, la esquizofrenia en Occidente ha sido clasificada en simple, catatónica, hebefrénica o paranoide. El Manual diagnóstico y estadístico de los trastornos mentales contiene en la actualidad cinco tipos de esquizofrenia y la CIE describe siete. Éstas son:
- (F20.0/295.3) Tipo paranoide: predominan los sentimientos de persecución, delirio de grandeza y alucinaciones auditivas delirios—el DSM exige que no haya desorganización en el lenguaje ni afectividad inapropiada o plana—.[42]
- (F20.1/295.1) Tipo desorganizado o hebefrénica: predomina el discurso y comportamiento desorganizado sin ningún propósito, así como una afectividad inapropiada o plana.[43]
- (F20.2/295.2) Tipo catatónico: con importantes alteraciones psicomotoras tales como la flexibilidad cérea (como muñeco de cera); puede llegar hasta el estupor catatónico, conllevando a una incapacidad para cuidar de sus necesidades personales.[44]
- (F20.3/295.9) Tipo indiferenciado: hay síntomas psicóticos, pero no cumplen criterios para los tipos paranoide, desorganizado ó catatónico.
- (F20.5/295.6) Tipo residual: donde los síntomas positivos están presentes tan sólo a baja intensidad.
Los cifras entre paréntesis indican los códigos CIE/DSM respectivamente. El tipo desorganizado se conoce aún ampliamente como esquizofrenia hebefrénica.
La OMS reconoce además los tipos:
- (F20.4) Depresión post esquizofrénica: trastorno de tipo depresivo, a veces prolongado, que surge después de un trastorno esquizofrénico. Durante él pueden persistir algunos síntomas esquizofrénicos, pero no predominan en el cuadro clínico. Raramente son tan importantes como para realizar un diagnóstico de depresión grave.
- (F20.6) Esquizofrenia simple: su desarrollo es insidioso. No manifiesta alucinaciones ni delirios. Es menos propiamente psicótica y muestra fundamentalmente síntomas negativos.
Es necesario subrayar que muchos de los síntomas positivos o psicóticos, pueden aparecer en gran variedad de trastornos y no sólo en la esquizofrenia (por ejemplo en la depresión, manía, psicosis reactivas y otros). Schneider (1975) estableció una lista de síntomas particulares de psicosis que él creía especialmente útiles para distinguir entre la esquizofrenia y otros trastornos que pueden producir psicosis. Éstos se llaman síntomas de primer orden o síntomas Schneiderianos de primer orden e incluyen el pensamiento sonoro, oír voces que dialogan entre sí, oír voces que comentan los propios actos, robo e influencia sobre el pensamiento, divulgación del pensamiento, percepciones delirantes, delirio de influencia (todo lo experimentado es influido por otros).[45] Se ha discutido la confiabilidad de los 'síntomas de primer grado' para diagnosticar la esquizofrenia. No obstante, y de hecho, tienen todavía gran aplicación práctica en muchos lugares.[46]
Etiología [editar]
Existe un debate inacabado acerca de lo normal y lo anormal de esta enfermedad. Si a la alteración de las endorfinas y la dopamina en el cerebro le llamamos así como tal, tendríamos que llamar a esa enfermedad "insuficiencia dopaminérgica" o "insuficiencia endorfínica" crónica o aguda, según sea la duración y desarrollo de esa alteración. Como lo hace la medicina en general con la mayoría de los síntomas.
Su causa permanece desconocida, y posiblemente no sea única. Lo más probable es que varios factores intervengan en su aparición, el estrés ambiental, y ciertas condiciones psicosociales. Las causas son también contradictorias y subjetivas si consideramos que la evaluación del nivel de estrés ambiental y las condiciones psicosociales dependen del criterio de quien examina. Aunque múltiples investigaciones apuntan a un origen orgánico del trastorno, todavía se carece de un modelo consensual que explique su variada clínica, por lo cual se clasifica dentro de los "trastornos funcionales" (y no "orgánicos", como el Alzheimer). Si consideramos que los síntomas positivos de la esquizofrenia son atenuados por los medicamentos, reconocemos implícitamente una base no sólo funcional, sino también neurológica del trastorno.
Si bien la fiabilidad del diagnóstico presenta dificultades al medir el efecto relativo de los genes y el medio ambiente—por ejemplo, los estudios sobre las causas de la esquizofrenia se topan en primer lugar con la dificultad de delimitar bien el trastorno, dado que muchos otras patologías pueden presentar síntomas similares a la esquizofrenia, entre ellos el trastorno bipolar, la depresión, y otros síndromes delirantes—. Aún con estas consideraciones, hay evidencia suficiente que sugiere que en la esquizofrenia existe una vulnerabilidad genética sobre la que actúan estresores ambientales para, finalmente, desencadenar la condición.[47] La evidencia sugiere que el diagnóstico de la esquizofrenia tiene un importante componente hereditario, pero que el inicio del cuadro es significativamente influenciado por factores ambientales o de estrés. La idea de una vulnerabilidad intrínseca (o diátesis) presente en algunas personas, que pueden ser desenmascarados por estresores biológicos, psicológicos o medio-ambientales y se conoce como el «modelo de diátesis-estrés». La idea de que los factores biológicos, psicológicos y sociales son todos importantes, se conoce como el «modelo biopsicosocial».
La esquizofrenia es considerada por algunos autores como "psicosis endógena", y a veces se la agrupa junto a la “psicosis maníaco depresiva”, también considerada “endógena”. El término “endógeno” fue originado como polaridad de lo “exógeno”, denominando esto último aquellas manifestaciones psíquicas originadas en trastornos corporales, como enfermedades cerebrales o sistémicas o producto de intoxicaciones con diversas sustancias (lo que hoy se conoce como delírium (se mantiene este término en latín para evitar la confusión con el delirio). El término "endógeno"[48] derivó de la idea de “degeneración” como “desviación malsana de un individuo”, surgida en el siglo XIX, asociándola fuertemente a la idea de predisposición hereditaria degenerada. Posteriormente lo “endógeno” fue modificándose hacia la idea de “disposición” (más que “degeneración”), y luego designó simplemente un origen desconocido,[49] [50] una psicosis sin base somática conocida, aunque se deja entrever que probablemente la tenga.
Sin embargo, el peso relativo de cada uno de estos factores está lejos de ser precisado, y es objeto de acalorados debates. La esquizofrenia probablemente derive de un tipo de herencia bastante complejo. Varios genes que se han propuesto como candidatos probablemente interactúen entre sí, originando la vulnerabilidad para el trastorno, o posiblemente estén en la base de algunos de sus elementos que en conjunto permiten el diagnóstico.[51] El debate se extiende hacia los métodos de investigación y hacia la mejor manera de interpretar sus resultados, lo que provoca estimaciones diferentes acerca de cuál es la contribución específica de los factores genéticos.
Aspectos genéticos [editar]
Hay evidencia sobre la heredabilidad del diagnóstico de esquizofrenia,[52] que ha llegado a estimarse por sobre un 80% y hasta un 87%[53] —la heredabilidad es la proporción de la varianza fenotípica que es atribuible a la varianza genética—. Aun así, la investigación actual estima que el ambiente juega un considerable rol en la expresión de los genes involucrados en el trastorno. Esto es, poseer una carga genética importante no significa que la condición vaya a desarrollarse necesariamente. La mejor prueba de ello son las tasas de concordancia que se han estimado en alrededor de un 48% para gemelos monocigotos y un 4% para gemelos dicigotos[54] (la tasa de concordancia es la proporción de parejas de gemelos en que ambos tienen la condición). Esto es, en el 48% de las parejas de gemelos monocigotos ambos tienen el diagnóstico. Esto indica la alta heredabilidad de la esquizofrenia, pero también muestra la enorme influencia del ambiente, ya que el resto de las parejas sólo tienen un miembro con la condición, a pesar de que los gemelos monocigotos comparten la casi totalidad de sus genes. A esto hay que agregar que la mayoría de los estudios no han considerado los factores psicosociales involucrados. Los estudios aún están sujetos a interpretación.[55]
Un campo abierto a la investigación actual y de rápido y continuo desarrollo es la genética molecular, que ha tratado de identificar los genes que pueden elevar el riesgo de desarrollar una esquizofrenia. Sus resultados aún son frágiles, y es claro que pueden variar en los próximos años. La búsqueda de genes y loci cromosómicos ha sido lenta y frustrante, probablemente porque existen múltiples genes de susceptibilidad,[56] cada uno con un efecto apenas discreto, que actúa ligado a procesos epigenéticos y factores ambientales. La investigación también ha sido dificultosa por problemas prácticos, como la ausencia de formas monogénicas (Mendelianas) de herencia,[57] y la ausencia de un diagnóstico neuropatológico u otros marcadores biológicos del o los síndromes.
Un hecho destacable es la sobreposición de genes entre la esquizofrenia y los trastornos bipolares.[58] [59] [60] [61] La clásica división entre esquizofrenia y bipolaridad, planteada originalmente por Kraepelin y que ha resultado de enorme utilidad clínica, podría ser así revisada. Esto indicaría que los trastornos esquizoafectivos, que poseen una sintomatología tanto esquizofrénica como afectiva en distintas proporciones, podrían ser algo más que confusión diagnóstica y en realidad tener una base genética. Las bases sobre las que se han construido las categorías diagnósticas en psiquiatría, que son sintomáticas, podrían ser también revisadas. La genética está colaborando a cambiar las alambradas en torno a las categorías aceptadas.
El Psicoanálisis de Jacques Lacan sostiene que se trata de una falla en la instauración de la Ley Principal y que produce un punto que en la evolución donde no se distinguirá aspectos de la realidad. Muchos Post-Freudianos consideran que se trata de una falla en el maternizaje temprano, entre ellos, Viktor Tausk,[62] Melanie Klein Paul C. Racamier, José Bleger, Harold Searles, Helene Deutsch[63] y otros.
Factores prenatales [editar]
Algunos estudios han obtenido evidencia de que en ocasiones la esquizofrenia puede ser ocasionada por factores no genéticos. En los casos que no exista un desorden esquizofrénico en la historia familiar de una persona esquizofrénica, es muy probable encontrar una historia de complicaciones en o alrededor del momento del nacimiento, teniendo como resultado mayor probabilidad de presentar los síntomas de esa enfermedad.
Se cree que algunos factores causales se reúnen a principios del desarrollo neurológico del individuo aumentando su riesgo de desarrollar esquizofrenia después del nacimiento. Un hallazgo curioso es que las personas diagnosticadas con esquizofrenia tienen más probabilidades de haber nacido en primavera o invierno, al menos en el hemisferio norte.[65] Existen ahora pruebas de que la exposición prenatal a ciertas infecciones aumenta el riesgo de desarrollar esquizofrenia más tarde en la vida, proporcionando más evidencia de un vínculo entre ciertas patologías del desarrollo intrauterino y el riesgo de desarrollar la enfermedad.[66]
Factores sociales [editar]
Se ha encontrado que el vivir en un medio urbano para ser un factor de riesgo para la esquizofrenia.[67] [38] Otro factor de riesgo es la desventaja social, tal como la pobreza[68] y la migración relacionada con la adversidad social, la discriminación racial, la disfunción familiar, el desempleo o las deficientes condiciones de vivienda.[69] Ciertas experiencias vividas durante la infancia, incluyendo el abuso o traumatismos, también han sido implicadas como factores de riesgo de un diagnóstico de esquizofrenia más tarde en la vida.[70] [71] La paternidad o maternidad no puede considerarse responsable de la esquizofrenia de un hijo, pero las relaciones disfuncionales pueden contribuir a incrementar el riesgo de padecer esta enfermedad.[72] [73]
Drogas ilícitas [editar]

Aunque alrededor de la mitad de todos los pacientes con esquizofrenia abusan de drogas, como el licor, ha sido difícil de demostrar una clara relación de causalidad entre el consumo de drogas y la esquizofrenia. Las dos explicaciones más apeladas para esta causalidad son "el uso de sustancias provoca esquizofrenia" y "el uso de sustancias es una consecuencia de la esquizofrenia", y es posible que ambas sean correctas.[75] Un meta-análisis del 2007 calcula que el consumo de cannabis está estadísticamente asociado con un aumento dosis-dependiente del riesgo de desarrollo de trastornos psicóticos, incluyendo la esquizofrenia.[76] Hay poca evidencia para sugerir que otras drogas como el alcohol causen la psicosis, o que los individuos psicóticos eligen fármacos específicos para su automedicación; existe cierto apoyo a la teoría de que se usan las drogas para hacer frente a los estados desagradables como la depresión, la ansiedad, el aburrimiento y la soledad.[77]
Patogenia [editar]
Se ha visto que una serie de mecanismos psicológicos están implicados en el desarrollo y el mantenimiento de la esquizofrenia. Sesgos cognitivos identificados en personas esquizofrénicas, o con riesgo de esquizofrenia, especialmente cuando están bajo estrés o en situaciones confusas, incluyen: demasiada atención a posibles amenazas, el saltar a conclusiones, hacer atribuciones externas, problemas de razonamiento acerca de situaciones sociales y estados mentales, la dificultad para distinguir el discurso interior del de una fuente externa, y dificultades con los principios de procesamiento visual y de mantener la concentración.[78] [79] [80] [81] Algunas características cognitivas reflejan un déficit neurocognitivo global en la memoria, la atención, la capacidad para resolver problemas o la cognición social, mientras que otros pueden estar relacionados con situaciones y experiencias particulares.[82] [72] Los últimos hallazgos indican que muchas personas diagnosticadas con esquizofrenia son emocionalmente muy sensibles, especialmente frente a estímulos negativos o estresantes, y que esa vulnerabilidad puede causar sensibilidad a los síntomas o al trastorno.[83] [84] [85] Algunos datos indican que el contenido de las creencias delirantes y experiencias psicóticas pueden reflejar causas emocionales de la enfermedad, y que la forma en que un persona interpreta esas experiencias puede influir en la sintomatología.[86] [87] [88] [89] El uso de "conductas de seguridad" para evitar las amenazas imaginadas puede contribuir a la cronicidad de los delirios.[90] Otra prueba del papel que juegan los mecanismos psicológicos proviene de los efectos de las terapias sobre los síntomas de la esquizofrenia.[91]
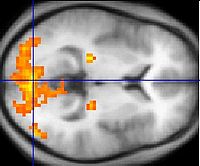
Ciertos estudios que utilizaron pruebas neuropsicológicas y de neuroimagen, tales como las tecnologías de imagen por resonancia magnética funcional (IRMf) y la tomografía por emisión de positrones (TEP) para examinar las diferencias funcionales en la actividad cerebral, demostraron que las diferencias parecen ocurrir más comúnmente en los lóbulos frontales, hipocampo y lóbulos temporales,[92] vinculados al déficit neurocognitivo que a menudo se asocia con la esquizofrenia.[93]
Se ha prestado atención especial al papel de la dopamina en la vía mesolímbica del cerebro. Este enfoque es el resultado en gran medida del hallazgo accidental de que un medicamento que bloquea el grupo funcional de la dopamina, conocido como las fenotiazinas, era capaz de reducir los síntomas psicóticos del esquizofrénico. También se apoya con el hecho de que las anfetaminas, que provocan la liberación de la dopamina, pueden exacerbar los síntomas psicóticos en la esquizofrenia.[94] Una teoría influyente, conocida como la hipótesis dopamina de la esquizofrenia, propuso que el exceso de activación de los receptores D2 es la causa de los síntomas positivos de la esquizofrenia. Aunque se postuló la teoría durante unos 20 años, basada en el bloqueo D2 que es el efecto común de todos los antipsicóticos, no fue sino hasta mediados de los años 1990 que estudios de imágenes provenientes del TEP y TEPS proporcionaron pruebas en su favor. Se piensa ahora que esta teoría es excesivamente simplista como explicación completa del síndrome, en parte debido a que los fármacos antipsicóticos más nuevos (llamados antipsicóticos atípicos) puede ser igualmente eficaces como los medicamentos más antiguos (llamados fármacos antipsicóticos típicos), los cuales además afectan la función de la serotonina y puede que tengan un efecto menor en el bloqueo de la dopamina.[95]
También se ha notado gran interés en el neurotransmisor glutamato y la reducción de la función de los receptores de glutamato NMDA en la esquizofrenia. Esto ha sido sugerido por los niveles anormalmente bajos de receptores de glutamato en cerebros postmortem de personas previamente diagnosticados con esquizofrenia[96] y el descubrimiento de que las drogas bloqueadoras eel glutamato, como la fenciclidina y ketamina pueden simular los síntomas y los problemas cognitivos asociados con la enfermedad.[97] El hecho de que la reducción en la actividad del glutamato está vinculada con los malos resultados en pruebas que requieren la función del lóbulo frontal y el hipocampo, y que la acción del glutamato puede afectar la función de la dopamina, todos los cuales han estado implicados en la esquizofrenia, ha sugerido una mediación importante, y posiblemente causal, del papel del glutamato en la patogenia de la esquizofrenia.[98] Sin embargo, los síntomas positivos no ceden con medicamentos glutamatérgicos.[99]
También ha habido hallazgos relacionados con diferencias en el tamaño y la estructura de determinadas áreas cerebrales en la esquizofrenia. Un metaanálsis en 2006 de resonancia magnética de todo el cerebro descubrió que el volumen del hipocampo y la amígdala se ven reducidos y que el volumen ventricular se incrementa en pacientes con un primer episodio psicótico en comparación con controles sanos.[33] El promedio de los cambios volumétricos en estos estudios son, sin embargo, cercanos al límite de detección de la metodología de la resonancia magnética, por lo que queda por determinar si la esquizofrenia es un proceso neurodegenerativo que comienza aproximadamente en el momento de la aparición de los síntomas, o si se caracteriza mejor como un proceso de neuro-desarrollo anormal del cerebro que produce como resultado un volumen anormal a una edad temprana.[100] En el primer episodio de psicosis, los antipsicóticos típicos como el haloperidol se asoció con reducciones significativas en el volumen de materia gris, mientras que los antipsicóticos atípicos como la olanzapina no mostraban tal asociación.[101] Los estudios en primates no humanos demostraron reducciones tanto en la materia gris como blanca para los antipsicóticos típicos y los atípicos.[102]
Un metaanálisis del 2009 de estudios de imágenes de resonancia por difusión, identificó dos lugares coherentes de reducción de la anisotropía fraccional en la esquizofrenia. Una región, en el lóbulo frontal izquierdo, es atravesada por vías provenientes de la materia blanca con interconexión hacia el lóbulo frontal, tálamo y giro cingulado; la segunda región en el lóbulo temporal, es atravesada por vías de interconexión de la materia blanca hacia el lóbulo frontal, insula, hipocampo, amígdala, lóbulo temporal y occipital. Los autores sugieren que dos redes de interconecciones por parte de la materia blanca pueden verse afectadas en la esquizofrenia, con una probable «desconexión» de las regiones de materia gris que enlazan.[103] Durante los estudios IRMf, se ha demostrado que hay una mayor conectividad en el cerebro de pacientes esquizofrénicos en la red de neuronas encargadas de la actividad cerebral cuando el sujeto no esta enfocado en el mundo exterior, así como de la red de atención dorsal encargada de los sistemas de orientación sensorial, y puede reflejar la excesiva orientación hacia la atención introspectiva y extrospectiva, respectivamente. La lucha contra la mayor correlación entre las dos redes sugiere excesiva rivalidad entre dichas interconecciones.[104]
Cuadro clínico [editar]
La clasificación actual de las psicosis obliga a que los síntomas de la esquizofrenia estén presentes durante al menos un mes de un período de al menos seis meses. Una psicosis de tipo esquizofrenia de menor duración se suele denominar trastorno esquizofreniforme.[105] La esquizofrenia suele presentarse por primera vez en la adolescencia o juventud temprana; es más precoz en los hombres que en las mujeres, y tiene en ellos un curso más deteriorante. Muchas veces es una condición que persiste toda la vida de una persona, pero también hay quienes se recuperan de ella.
Síntomas positivos y negativos [editar]
En la actualidad los síntomas se agrupan en cinco dimensiones: síntomas positivos, negativos,[106] cognitivos, afectivos y sociales/ocupacionales. Los síntomas positivos son exacerbaciones de fenómenos normales, o son fenómenos novedosos que no suelen ocurrir en otras personas, e incluyen el delirio, alucinaciones auditivas, cambios de conducta, síntomas catatónicos y agitación. Son los síntomas que en general reciben el nombre de “psicosis”. Los síntomas negativos se consideran una pérdida o disminución de funciones psíquicas, presentes corrientemente en las personas; estos síntomas incluyen un afecto embotado o plano, retraimiento emocional, apatía, pensamiento desorganizado, alogia o limitación en la fluidez y productividad del habla y el pensamiento y restricción en la iniciación de la conducta.
Los síntomas cognitivos son el deterioro de la atención, del procesamiento de la información, de la asociación lógica, pobreza ideativa (dificultad de elaborar nuevas ideas), dificultad para el aprendizaje en serie, y trastorno de las funciones ejecutivas (planificar, secuenciar, priorizar, mantener la atención en la tarea, adaptarse a los cambios). Los síntomas cognitivos son los que provocan mayor discapacidad social. Entre los síntomas afectivos están el aplanamiento afectivo (también considerado un “síntoma negativo”), la disforia (irritabilidad, preocupación, tensión, etc.), el humor depresivo, apatía o falta de motivación, desesperanza, paranoia e ideas e intentos suicidas. Por último están los síntomas sociales/ocupacionales, como hostilidad, impulsividad, aislamiento y conducta antisocial. Naturalmente, no se requiere que estén todos estos síntomas en una sola persona, y para eso diversos autores han propuesto una serie de conjuntos sintomáticos como criterios para realizar el diagnóstico.
En un subtipo infrecuente, el sujeto puede ser llegar a estar temporalmente mudo, permanecer inmóviles en extrañas posturas, o mostrar agitación sin propósito, los cuales son signos de catatonia. No es un signo diagnóstico de la esquizofrenia, y puede ocurrir en todas las otras condiciones médicas y psiquiátricas.[105]
Evolución natural [editar]
La esquizofrenia se presenta como episodios críticos agudos con tiempos de evolución variables—desde algunas semanas hasta varios meses, dependiendo del tratamiento—y diferentes modos de resolución y síntomas residuales que constituyen la esquizofrenia crónica.
Liebermann[107] considera una evolución más o menos típica, que se inicia con una fase premórbida entre el nacimiento y los 10 años. Luego existe un período prodrómico, entre los 10 y los 20 años que puede durar unos 30 meses.[108] En este período suele aparecer alguna sintomatología negativa y se interrumpe el funcionamiento normal del individuo, por ejemplo, abandona la escuela, o no logra iniciar un noviazgo,[109] antes de la aparición de la psicosis propiamente dicha.[110]
Luego comienza el período de progresión del trastorno, donde aparecen los primeros episodios agudos con lo síntomas más llamativos (como delirios y alucinaciones), aunque no son éstos los más importantes para realizar el diagnóstico. Ramón Sarró Burbano-"Análisis mitologemático de los delirios esquizofrénicos"- sugirió que los delirios y alucinaciones de los psicóticos tendrían el valor de "ensoñaciones en vigilia", respondiendo a los mecanismos que Sigmund Freud propuso para los sueños, de realización de deseos. Los síntomas aparecen en brotes con exacerbaciones y remisiones parciales, y frecuentemente acompañados de un deterioro progresivo. Por último viene el período de estabilización y/o agotamiento, sobre los 40 años, en el que predomina la sintomatología negativa y los déficits cognitivos (aunque estos ya están presentes desde el inicio del trastorno).
Un episodio que se inicia con gran intensidad sintomática, por ejemplo, intenso delirio, alucinaciones, agitación psicomotora, lo que se conoce como un “episodio florido” y en forma más o menos brusca, tiene mucho mejor pronóstico que una presentación insidiosa y con síntomas de desorganización más que delirio.[83]
Sea que se presente de manera florida o insidiosa, los pacientes muy raramente van a solicitar ayuda. Siempre serán las personas con las que viven o trabajan las que van a solicitarla, motivados por la observación de una serie de conductas extrañas o que perciben como amenazadoras. Sin embargo, es frecuente que las familias de los esquizofrénicos convivan durante largos períodos con el paciente que presenta síntomas, pero parecen no perturbarse por éstos, hasta que ocurre algún cambio dramático de la conducta de la persona (por ejemplo, una agitación psicomotora).
Las conductas del paciente que parecen más extrañas (como hablar solo, por ejemplo) en realidad responden a vivencias psicóticas actuales, como contestarle a voces que está escuchando. Puede gritarle a las personas de manera incomprensible, pero podría estar en realidad respondiendo a un delirio de persecución o daño, o a alucinaciones. Sin embargo, a la larga, la disfuncionalidad social parece estar más relacionada con el compromiso de funciones cognitivas, tales como atención, volición y funciones ejecutivas, y no tanto con los síntomas propiamente psicóticos positivos (alucinaciones y delirios). De hecho, el tratamiento medicamentoso es capaz de controlar bastante bien los síntomas positivos, pero mucho menos los síntomas negativos y cognitivos.
Con el paso del tiempo la esquizofrenia puede comprometer más o menos profundamente a la persona, lo que se conoce como esquizofrenia crónica. Sobre esta pueden aparecer nuevos episodios de reagudización, con síntomas característicos de los episodios agudos. Por lo general, en los episodios agudos se encuentran síntomas positivos, en tanto en la esquizofrenia crónica son más frecuentes los síntomas negativos.
Diagnóstico [editar]
El diagnóstico de la esquizofrenia se basa en la cuidadosa observación de signos y síntomas, en la exploración metódica de las vivencias de una persona, y en la acumulación de antecedentes desde todas las fuentes posibles (familia, amigos, vecinos, trabajo). No existen pruebas de laboratorio ni exámenes de imágenes que ayuden a establecer el diagnóstico, como no sea para descartar otras patologías.
Se han propuesto varios criterios a lo largo del siglo XX, dependiendo del variable concepto que se tenga de la esquizofrenia. Actualmente existen dos manuales de criterios diagnóstico que, en lo esencial, son muy similares, y tienen por objeto tanto permitir un registro estadístico más o menos confiable como mejorar la comunicación entre profesionales. Sin embargo en la práctica clínica las personas esquizofrénicas tienen una riqueza sintomática que excede largamente el contenido de los manuales, y hay una gran variedad de cuadros que pueden estar a medio camino de las categorías nosológicas contenidas en ellos. Estos manuales son el Manual diagnóstico y estadístico de los trastornos mentales (DSM, Diagnostic and Statistical Manual of Mental Disorders) de la Asociación Americana de Psiquiatría (American Psychiatric Association), y la Clasificación internacional de las enfermedades (CIE) de la Organización Mundial de la Salud (OMS). Las versiones más recientes son CIE-10 y DSM-IV-TR.
Manifestaciones [editar]
Para diagnosticar una esquizofrenia, según el DSM-IV-TR (Manual diagnóstico y estadístico de los trastornos mentales), el cuadro de la persona debe cumplir ciertos criterios:[111]
A. Síntomas característicos [editar]
Dos (o más) de los siguientes, cada uno presente durante una parte significativa de un período de un mes (o menos, si ha sido tratado con éxito).
- Delirios.
- Alucinaciones.
- Discurso desorganizado (ej. frecuentes descarrilamientos o incoherencia). Véase Desorden del pensamiento.
- Comportamiento catatónico o gravemente desorganizado.
- Síntomas negativos, p.ej. aplanamiento afectivo (falta o disminución de respuesta emocional), alogia (falta o disminución del habla), o avolición (falta o disminución de la motivación).
Sólo se requiere un síntoma del Criterio A si los delirios son extraños, o si los delirios consisten en una voz que comenta continuamente los pensamientos o el comportamiento del sujeto, o si dos o más voces conversan entre ellas.
B. Disfunción social/ocupacional [editar]
Durante una parte significativa del tiempo desde el inicio de la alteración, una o varias áreas importantes de actividad, como son el trabajo, las relaciones interpersonales o el cuidado de uno mismo, están claramente por debajo del nivel previo al inicio del trastorno (o, cuando el inicio es en la infancia o adolescencia, fracaso en cuanto a alcanzar el nivel esperable de rendimiento interpersonal, académico o laboral).
C. Duración [editar]
Persisten signos continuos de la alteración durante al menos seis meses. Este período de seis meses debe incluir al menos un mes de síntomas (o menos, si se ha tratado con éxito) que cumplan con el criterio A, y puede incluir los períodos prodrómicos o residuales. Durante estos períodos prodrómicos o residuales, los signos de la alteración pueden manifestarse sólo por síntomas negativos o por dos o más síntomas de la lista del Criterio A, presentes de forma atenuada (p.ej., creencias raras, experiencias perceptivas no habituales).
Otros criterios [editar]
Los demás criterios (D, E y F) permiten excluir que el trastorno derive de trastornos afectivos o del estado de ánimo, de trastornos por uso de sustancias psicoactivas o condiciones médicas y de trastornos generalizados del desarrollo.
Controversias [editar]
Diversos autores han sostenido que el diagnóstico de esquizofrenia es inadecuado porque se basa en categorías dicotómicas, que involucran la discriminación precisa entre enfermedad mental (aquello que satisface los criterios diagnósticos) y sanidad mental (que no los satisface). Van Os y otros autores[112] [113] por ejemplo, han argumentado que esta división precisa tiene poco sentido, en la medida que existen muchas personas normales que tienen experiencias psicóticas o ideas cuasi delirantes[114] sin que esto les signifique algún tipo de problema, alguna incapacidad, o que puedan ser diagnosticados por el sistema categorial (tal vez porque interpretan sus experiencias de un modo positivo, o tienen creencias más pragmáticas y comunes). Debe destacarse que la diferenciación de un síntoma la realiza un observador de un modo bastante subjetivo, y suele basarse en definiciones relativamente inconsistentes o al menos imprecisas (por ejemplo, véase la controversia sobre lo que constituye delirio o trastorno del pensar). También se ha discutido que los síntomas psicóticos no constituyen una buena base para realizar un diagnóstico de esquizofrenia, dado que “la psicosis es la ‘fiebre’ de la enfermedad mental—un indicador grave pero impreciso”.[115] Algunos estudios han demostrado que la tasa de consistencia entre dos psiquiatras enfrentados al diagnóstico de esquizofrenia llega al 65% en el mejor de los casos.[116] Estos elementos han llevado a algunos críticos a sugerir que el diagnóstico de esquizofrenia debería abandonarse.[117] [118] En 2004 Japón abolió el diagnóstico de esquizofrenia y lo reemplazó por “trastorno de la integración”.[119] Otros autores han propuesto un modo de aproximación diagnóstica basado en las deficiencias neurocognitivas específicas (y no en los síntomas psicóticos), como son la atención, funciones ejecutivas y resolución de problemas. Estas deficiencias causan la mayor parte de la discapacidad de la esquizofrenia y no tanto los síntomas psicóticos (que se pueden controlar de modo más o menos efectivo con la medicación). Sin embargo, este argumento todavía es novedoso y es difícil que el método de diagnóstico varíe en el corto plazo.
El enfoque del diagnóstico de la esquizofrenia ha tenido oposición también por parte de movimientos de antipsiquiatría, que argumentan que clasificar determinados pensamientos y comportamientos como enfermedad, según el modelo médico, permite el control social de individuos que la sociedad encuentra indeseables pero que no han cometido ningún crimen. Este argumento, dicen, es un modo injusto de clasificar un problema social como un problema médico para permitir la retención forzosa y el tratamiento de gente que muestra dicho comportamiento, que es algo que se puede realizar bajo el amparo de la legislación para la salud mental en la mayoría de los países occidentales. Aunque la antipsiquiatría ha sido a su vez cuestionada por presentar poca argumentación científica, ha colaborado, sin embargo, en el desarrollo de formas no asilares de tratamiento con participación de la comunidad y la reintegración de esquizofrénicos a la vida comunitaria.
Tratamiento [editar]
La esquizofrenia es un proceso crónico, pero con buena respuesta al tratamiento. Dado que es un trastorno complejo, el tratamiento debiera ser multifacético. Existe un cierto consenso en el uso simultáneo de fármacos antipsicóticos, y de terapias psicológicas como el modelo cognitivo-conductual y psicoanalitica,[120] [121] y otros, y un enfoque psicosocial de redes asistenciales, hogares y talleres protegidos, que evitan las hospitalizaciones prolongadas. En estas condiciones, la esquizofrenia ha mejorado considerablemente de pronóstico en los últimos 20 años.
Farmacología [editar]
Los antipsicóticos son los fármacos más utilizados en el tratamiento de la esquizofrenia y de las enfermedades relacionadas con ella; inicialmente se llamaron tranquilizantes mayores (en oposición a los "tranquilizantes menores" que ahora conocemos como ansiolíticos) o neurolépticos (por su capacidad para producir determinados efectos secundarios neurológicos), pero en los últimos años el término antipsicótico, que hace referencia a su acción terapéutica, se utiliza de forma casi general.
Se suele decir que su descubrimiento fue accidental. Sin embargo, esta afirmación ignora el estado de la ciencia en los años 40 y 50 del siglo XX y la forma de investigar los efectos de los medicamentos que se estaban sintetizando en aquellas fechas. En realidad deberíamos decir que el descubrimiento de su acción antipsicótica fue resultado de la observación detallada de sus efectos en pacientes no psiquiátricos (Henri Laborit) y de su ensayo posterior en pacientes psicóticos (los psiquiatras franceses Jean Delay y Pierre Deniker).[122] Los resultados fueron calificados de extraordinarios, y su expansión se realizó en apenas meses en todos los países desarrollados.
En las décadas posteriores se sintetizaron numerosos compuestos antipsicóticos con eficacia equivalente y con pocas diferencias en su toxicidad. No fue sino hasta los años 90 del siglo XX cuando se consigue reunir un grupo de fármacos llamados antipsicóticos "atípicos" con ciertas ventajas sobre los anteriores (por ejemplo, el control de síntomas reducía los riesgos de efectos adversos), fármacos que se han convertido en los predominantes en los países desarrollados.
Algunos antipsicóticos clásicos o típicos son el haloperidol, la clorpromazina y la flufenacina. Los principales antipsicóticos atípicos modernos son la clozapina, la olanzapina y la risperidona.
Mecanismo de acción y formas de empleo [editar]
Los antipsicóticos pueden administrarse por vía oral, sublingual, intramuscular (IM) o intravenosa. Existen antipsicóticos intramusculares de acción prolongada, cuyos efectos varían. Los antipsicóticos típicos IM tienen una acción inicial más intensa que al final del período, donde su efecto es menor. Los antipsicóticos atípicos IM, como la risperidona, tienen un efecto sostenido, con menos oscilaciones en su efecto.
Al llegar al cerebro bloquean diversos receptores para neurotransmisores, y destaca la acción sobre receptores para dopamina y para serotonina, entre otros. Su mecanismo de acción no está por completo aclarado; el bloqueo dopaminérgico parece importante para el control de los síntomas psicóticos (alucinaciones y delirios), pero no todos los pacientes responden igual ni todos los síntomas mejoran de la misma forma. Existen infinidad de estudios realizados en animales de experimentación que explican sus acciones farmacológicas, pero los estudios en humanos son todavía contradictorios (lo que no es óbice para su evidente eficacia clínica).
Usos terapéuticos [editar]
Se prescriben sobre todo en casos de esquizofrenia, pero también en otras enfermedades en donde se producen síntomas psicóticos (paranoia, psicosis inducidas por enfermedades médicas o por drogas, trastornos afectivos con síntomas psicóticos, etc.). Son especialmente eficaces para reducir la intensidad de los síntomas "positivos", sobre todo de los síntomas psicóticos (alucinaciones y delirios).
Dosificación [editar]
El tratamiento inicialmente precisa de dosis elevadas para controlar el episodio agudo de enfermedad (brote psicótico); estas dosis se asocian con excesivos efectos adversos, por lo que poco a poco se van reduciendo, siempre y cuando la situación clínica lo permita.
Una vez alcanzada la remisión sintomática, se recomienda la continuación del tratamiento durante un mínimo de 2 años, en el caso de un primer episodio, y de hasta 5 años, en el caso de recaídas.
En los otros diagnósticos no hay pautas claras de tratamiento que deberá ajustarse a la evolución del paciente. En cualquier caso, algunos ensayos clínicos han demostrado que una mayor adherencia al tratamiento terapeútico, es decir, la toma real de las dosis indicadas reduce significativamente la incidencia de recaídas. La dificultad de la adherencia al tratamiento radica en la falta de conciencia de enfermedad en muchos de los pacientes, lo que conduce a un abandono temprano o a un cumplimiento parcial de los tratamientos.
Potencial de dependencia [editar]
No existe dependencia de los antipsicóticos, ni se desarrolla tolerancia a sus efectos terapéuticos generalmente; sí se puede desarrollar cierta tolerancia a algunos efectos adversos, lo que mejora la adherencia al tratamiento.
No se recomienda su suspensión brusca más que en casos de riesgo vital; la retirada de los antipsicóticos puede provocar algunos efectos secundarios leves y transitorios, pero en ningún caso existe un síndrome de abstinencia como tal.
Rehabilitación [editar]
La rehabilitación psicosocial, ampliamente definida, incluye varias intervenciones no médicas para las personas con esquizofrenia. Los programas de rehabilitación enfatizan la capacitación social y vocacional para ayudar a los pacientes recién diagnosticados o que han estado enfermos por un tiempo a superar dificultades en las áreas cognitivas o de habilidades sociales afectadas. Los programas pueden incluir asesoramiento vocacional, capacitación para el trabajo, técnicas para solucionar problemas de la vida diaria, administración del dinero, uso del transporte público y aprendizaje de destrezas sociales para interactuar mejor con otras personas. Estos métodos son muy útiles para los pacientes tratados en la comunidad, porque proporcionan las técnicas necesarias para poder llevar mejor la vida en comunidad a los pacientes que han sido dados de alta del hospital.
Con los nuevos medicamentos antipsicóticos que ayudan a controlar los síntomas del trastorno, al tiempo que causan menos efectos secundarios estigmatizantes, las perspectivas de las personas con esquizofrenia han mejorado notablemente. El tratamiento mejora el pronóstico a largo plazo, asimismo, la psicoeducación y otras intervenciones psicosociales ayudan al paciente y a sus familiares a manejar el trastorno de manera más efectiva, a reducir la disfunción social y laboral y a conseguir la reintegración social.
Los médicos deben animar a los pacientes y sus familias a que se integren en terapias de rehabilitación, que pueden ser de gran ayuda y servirles de orientación para enfrentarse a la enfermedad con más eficacia.
Psicoterapia individual [editar]
La psicoterapia individual incluye sesiones programadas con regularidad en las que el paciente conversa con su psicólogo o psiquiatra. Las sesiones pueden centrarse en problemas actuales o pasados, experiencias, pensamientos, sentimientos o reacciones personales. El paciente puede llegar a entender gradualmente más acerca de sí mismo y de sus problemas al compartir experiencias con una persona capacitada para entenderlo y que tiene una visión objetiva. También puede aprender a distinguir entre lo real y lo distorsionado. Estudios recientes indican que tanto la psicoterapia individual de apoyo orientada a la realidad, como los métodos cognoscitivos y de comportamiento, pueden ser beneficiosos para los pacientes externos. Los métodos cognoscitivos y de comportamiento enseñan técnicas de adaptación y solución de problemas. A pesar de sus beneficios, la psicoterapia no es un sustituto de los medicamentos antisicóticos, y resulta más útil una vez que el tratamiento con medicamentos ha aliviado los síntomas psicóticos.
Educación familiar [editar]
Con frecuencia los pacientes son dados de alta del hospital y quedan a cuidado de sus familias, por esta razón es importante que los familiares aprendan todo lo que puedan acerca de los desafíos y problemas asociados con la enfermedad. También es útil que los familiares aprendan maneras de minimizar las recaídas, como son las estrategias para asegurar el cumplimiento del tratamiento. Es necesario que los familiares conozcan los servicios disponibles para asistirles durante el período posterior a la hospitalización. El educar a la familia en todos los aspectos de la enfermedad y su tratamiento se llama "psico-educación familiar". La psico-educación familiar incluye aprender estrategias para manejar la enfermedad y técnicas de solución de problemas. Estos conocimientos son útiles para poder relacionarse mejor con el enfermo y así lograr que el paciente se mantenga en el mejor estado posible..
Grupos de autoayuda [editar]
Los grupos de autoayuda para los familiares que tienen que lidiar con la esquizofrenia son cada vez más comunes. Aunque no son liderados por un terapeuta profesional, estos grupos son terapéuticos a través del mutuo apoyo que se brindan los miembros. El compartir experiencias con personas que están en una situación parecida proporciona consuelo y fortaleza. Los grupos de autoayuda también pueden desempeñar otras funciones importantes, tales como solicitar que se hagan estudios de investigación y exigir que existan tratamientos adecuados en los hospitales y clínicas de su comunidad. Si en vez de actuar individualmente los pacientes se unen para actuar como grupo, ellos hacen presión para que la sociedad elimine el estigma en contra de los enfermos mentales. Los grupos también tienen un papel importante para hacer que el público tome conciencia de los casos de abuso y discriminación.
Los grupos de apoyo y defensoría formados por familiares y personas con circunstancias similares proporcionan información útil para los pacientes y las familias de los pacientes con esquizofrenia y otros trastornos mentales. Al final de este documento se incluye una lista de organizaciones.
Otros [editar]
El paciente necesita apoyo de un gran número de personas en diferentes roles. Entre ellas están los familiares, los profesionales de los programas terapéuticos residenciales y los programas por el día, los administradores de programas de acogida temporal para las personas que se encuentran sin vivienda, los amigos o compañeros de vivienda, los profesionales que manejan el caso clínico, las autoridades religiosas de iglesias y sinagogas, etc. A continuación usaremos el término "familia" cuando hablemos del sistema de apoyo. Sin embargo, esto no significa que solo las familias constituyen el sistema de apoyo.
El paciente puede necesitar ayuda de su familia o comunidad en muchas situaciones. A menudo el paciente se resiste a recibir tratamiento, cree que no necesita tratamiento psiquiátrico y que los delirios o alucinaciones son reales. A veces es la familia o son los amigos los que deben tomar decisiones para que el enfermo sea evaluado por un profesional. Cuando otras personas tomen decisiones de tratamiento, los derechos civiles del enfermo deben ser tomados en consideración. Hay leyes que protegen a los pacientes contra el internamiento involuntario en hospitales. Estas leyes varían de estado a estado. Debido a las restricciones impuestas por la ley, la familia puede sentirse frustrada en sus esfuerzos de ayudar al enfermo mental grave. Generalmente la policía solo puede intervenir para que se realice una evaluación psiquiátrica de emergencia cuando el estado del enfermo representa un peligro para sí mismo o para otros. En algunos casos, la policía puede ayudar a que el enfermo sea hospitalizado. Si el enfermo no va por su voluntad a recibir tratamiento, en algunas jurisdicciones, el personal de un centro de salud mental de la comunidad puede ir a su casa para evaluarlo.
A veces sólo la familia y personas cercanas al enfermo tienen conocimiento del comportamiento y de sus ideas extrañas. Los familiares y amigos deben hablar con el profesional que lo evalúa a fin de que se tenga en consideración toda la información relevante, dado que el enfermo puede no ofrecer voluntariamente dicha información.
Es muy importante asegurar que el enfermo continúe con su tratamiento después de la hospitalización. El paciente puede dejar de tomar sus medicamentos o dejar de ir a las visitas con el médico, lo que generalmente lleva a un empeoramiento de los síntomas psicóticos. La recuperación del enfermo puede ser ayudada dándole ánimo al paciente para que continúe con el tratamiento y asistiéndole con este. Algunos enfermos se vuelven tan psicóticos y desorganizados que no pueden satisfacer sus necesidades básicas, tales como proveer su propia vivienda, comida y vestido. A menudo, aunque en una proporción menor, las personas con enfermedades mentales graves, como la esquizofrenia, se encuentran en precariedad, y no reciben el tratamiento que necesitan. No obstante otros terminan curándose como es el caso de John Forbes Nash o bien recibiendo tratamiento médico alternativo a los fármacos con lo que consiguen alcanzar calidad de vida y superar obstáculos y limitaciones.
No es raro que las personas que rodean al paciente se sientan inseguras de cómo responder cuando éste hace declaraciones que parecen extrañas o son decididamente falsas. Para el enfermo, sus creencias o alucinaciones son completamente reales y no son productos de su imaginación. En lugar de simular estar de acuerdo con lo que dice el paciente, los miembros de la familia y amigos deben indicar que no ven las cosas de la misma manera o que no están de acuerdo con sus conclusiones. Al mismo tiempo pueden reconocer que las cosas pueden parecer diferentes para el paciente.
De igual forma, es útil llevar un registro de los síntomas que van apareciendo, los medicamentos (incluyendo las dosis) que toma y los efectos que han tenido los diversos tratamientos. Al saber qué síntomas estuvieron presentes anteriormente, los familiares pueden tener una idea más clara de lo que puede suceder en el futuro. Así se pueden identificar síntomas que sirvan de advertencia temprana para las recaídas. Por ejemplo un mayor aislamiento o un cambio en el patrón de sueño pueden indicar que el paciente está empeorando. De esta forma, el retorno de la psicosis puede detectarse temprano y el tratamiento se puede iniciar antes de que se produzca una recaída total. Además, el saber qué medicamentos han sido efectivos y cuáles han causado efectos secundarios problemáticos en el pasado es muy útil para el médico que trata al paciente. Esta información le permite seleccionar el mejor tratamiento lo más rápidamente posible.
Además de colaborar a obtener ayuda, la familia, los amigos, y los grupos de personas con condiciones similares, pueden proporcionar apoyo y fomentar que el paciente esquizofrénico recupere sus capacidades. Es importante plantearse metas alcanzables ya que un paciente que se siente presionado o criticado probablemente tendrá estrés, lo que puede causar un empeoramiento. Al igual que otros, las personas con esquizofrenia necesitan saber cuando están haciendo bien las cosas. A largo plazo, un enfoque positivo puede ser útil y quizás más eficaz que la crítica. Este consejo es aplicable a todas las personas que se relacionan con el paciente.
Notas [editar]
- ↑ Saha, Sukanta; David Chant, Joy Welham y John McGrath (mayo de 2005). «A Systematic Review of the Prevalence of Schizophrenia» (en inglés). PLoS Med. Vol. 2. n.º 5. pp. e141. PMID PMC1140952. Consultado el 20 de abril de 2009. «While there is substantial variation between sites, generally the prevalence of schizophrenia ranges from four to seven per 1,000 persons, depending on the type of prevalence estimate used. Countries from the developing world have a lower prevalence of schizophrenia.»
- ↑ a b Castle D, Wesseley S, Der G, Murray RM (1991). «The incidence of operationally defined schizophrenia in Camberwell 1965–84» British Journal of Psychiatry. Vol. 159. pp. 790–794. DOI 10.1192/bjp.159.6.790. PMID 1790446.
- ↑ Bhugra D (2006). «The global prevalence of schizophrenia» PLoS Medicine. Vol. 2. n.º 5. pp. 372–373. DOI 10.1371/journal.pmed.0020151. PMID 15916460.
- ↑ a b Goldner EM, Hsu L, Waraich P, Somers JM (2002). «Prevalence and incidence studies of schizophrenic disorders: a systematic review of the literature» Canadian Journal of Psychiatry. Vol. 47. n.º 9. pp. 833–43. PMID 12500753.
- ↑ Rathus, Spencer; Jeffrey Nevid (1991). Abnormal Psychology. Prentice Hall, p. 228. ISBN 0130052167.
- ↑ Becker T, Kilian R (2006). «Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care?» Acta Psychiatrica Scandinavica Supplement. Vol. 429. pp. 9–16. DOI 10.1111/j.1600-0447.2005.00711.x. PMID 16445476.
- ↑ EVANS, K., McGRATH, J., & MILNS, R. Searching for schizophrenia in ancient Greek and Roman literature: a systematic review. Acta Psychiatrica Scandanavica. 2003; 107(5):323–330.
- ↑ Citado en la World Wide Web: [1] Último acceso 13 de abril, 2009.
- ↑ a b Heinrichs RW (2003). «Historical origins of schizophrenia: two early madmen and their illness» J Hist Behav Sci. Vol. 39. n.º 4. pp. 349–63. DOI 10.1002/jhbs.10152. PMID 14601041.
- ↑ Okasha, A., Okasha, T. (2000) Notes on mental disorders in Pharaonic Egypt History of Psychiatry, 11: 413-424
- ↑ Nasser, M. (1987) Psychiatry in Ancient Egypt Bulletin Of The Royal College Of Psychiatrists, Vol 11, December.
- ↑ Evans K, McGrath J, Milns R (May de 2003). «Searching for schizophrenia in ancient Greek and Roman literature: a systematic review» Acta Psychiatrica Scandinavica. Vol. 107. n.º 5. pp. 323–30. PMID 12752027.
- ↑ Youssef HA, Youssef FA, Dening TR (March de 1996). «Evidence for the existence of schizophrenia in medieval Islamic society» History of Psychiatry. Vol. 7. n.º 25. pp. 55–62. PMID 11609215.
- ↑ Higgins ES, Kose S (July de 2007). «Absence of schizophrenia in a 15th-century Islamic medical textbook» Am J Psychiatry. Vol. 164. n.º 7. pp. 1120; author reply 1120–1. DOI 10.1176/appi.ajp.164.7.1120. PMID 17606667.
- ↑ Kraepelin E. (1907) Text book of psychiatry (7th ed) (trans. A.R. Diefendorf). London: Macmillan.
- ↑ Hansen RA, Atchison B (2000). Conditions in occupational therapy: effect on occupational performance. Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 0-683-30417-8.
- ↑ McConaghey, J.C. (1905) Adolescent Insanity: A Protest against the Use of the Term "Dementia Præcox" Journal of Mental Science (1905) 51: 340-348.
- ↑ BLEULER, E. Demencia precoz. El grupo de las esquizofrenias. Ed. Hormé. Buenos Aires. 1960 (ed. original 1908).
- ↑ Stotz-Ingenlath G (2000). «Epistemological aspects of Eugen Bleuler's conception of schizophrenia in 1911» Medicine, Health Care and Philosophy. Vol. 3. n.º 2. pp. 153–9. DOI 10.1023/A:1009919309015. PMID 11079343.
- ↑ Berrios, G E & Porter, R S; (1995). A history of clinical psychiatry: the origin and history of psychiatric disorders. London: Athlone Press. ISBN 0-485-24211-7.
- ↑ Allen GE (1997). «The social and economic origins of genetic determinism: a case history of the American Eugenics Movement, 1900-1940 and its lessons for today» Genetica. Vol. 99. n.º 2-3. pp. 77–88. DOI 10.1007/BF02259511. PMID 9463076.
- ↑ Bentall RP, Read JE, Mosher LR (2004). Models of Madness: Psychological, Social and Biological Approaches to Schizophrenia. Philadelphia: Brunner-Routledge. ISBN 1-58391-906-6.
- ↑ Lifton, Robert Jay (1986). The Nazi doctors: medical killing and the psychology of genocide. New York: Basic Books. ISBN 0-465-04905-2.
- ↑ Wing JK (January de 1971). «International comparisons in the study of the functional psychoses» British Medical Bulletin. Vol. 27. n.º 1. pp. 77–81. PMID 4926366.
- ↑ Rosenhan D (1973). «On being sane in insane places» Science. Vol. 179. pp. 250–8. DOI 10.1126/science.179.4070.250. PMID 4683124.
- ↑ Wilson M (March de 1993). «DSM-III and the transformation of American psychiatry: a history» American Journal of Psychiatry. Vol. 150. n.º 3. pp. 399–410. PMID 8434655.
- ↑ Jansson LB, Parnas J (September de 2007). «Competing definitions of schizophrenia: what can be learned from polydiagnostic studies?» Schizophr Bull. Vol. 33. n.º 5. pp. 1178–200. DOI 10.1093/schbul/sbl065. PMID 17158508.
- ↑ Wilkinson G (1986). «Political dissent and "sluggish" schizophrenia in the Soviet Union» Br Med J (Clin Res Ed). Vol. 293. n.º 6548. pp. 641–2. PMID 3092963.
- ↑ Censuring The Soviets, TIME, September 12, 1977
- ↑ Sidney Levine, The Special Committee on the Political Abuse of Psychiatry, Psychiatr. Bull., May 1981; 5: 94 - 95
- ↑ Sim K, Chua TH, Chan YH, Mahendran R, Chong SA (October de 2006). «Psychiatric comorbidity in first episode schizophrenia: a 2 year, longitudinal outcome study» Journal of Psychiatric Research. Vol. 40. n.º 7. pp. 656–63. DOI 10.1016/j.jpsychires.2006.06.008. PMID 16904688.
- ↑ Brown S, Barraclough B, Inskip H (2000). «Causes of the excess mortality of schizophrenia» British Journal of Psychiatry. Vol. 177. pp. 212–7. DOI 10.1192/bjp.177.3.212. PMID 11040880.
- ↑ a b c Frankenburg, Frances R (julio de 2007). «Schizophrenia» (en inglés). Adult Psychiatry. eMedicine.com. Consultado el 11 de junio de 2009.
- ↑ Jablensky A; Sartorius N, Ernberg G, Anker M, Korten A, Cooper JE, Day R, Bertelsen A (1992). «Schizophrenia: manifestations, incidence and course in different cultures. A World Health Organization ten-country study» Psychological Medicine Monograph Supplement. Vol. 20. pp. 1–97. PMID 1565705.
- ↑ Kirkbride JB; Fearon P, Morgan C, Dazzan P, Morgan K, Tarrant J, Lloyd T, Holloway J, Hutchinson G, Leff JP, Mallett RM, Harrison GL, Murray RM, Jones PB (2006). «Heterogeneity in incidence rates of schizophrenia and other psychotic syndromes: findings From the 3-center ÆSOP study» Archives of General Psychiatry. Vol. 63. n.º 3. pp. 250–58. DOI 10.1001/archpsyc.63.3.250. PMID 16520429.
- ↑ Kirkbride JB; Fearon P, Morgan C, Dazzan P, Morgan K, Murray RM, Jones PB (2007). «Neighbourhood variation in the incidence of psychotic disorders in Southeast London» Social Psychiatry and Psychiatric Epidemiology. Vol. 42. n.º 6. pp. 438–45. DOI 10.1007/s00127-007-0193-0. PMID 17473901.
- ↑ «How Prevalent Is Schizophrenia?» PLoS Med. Vol. 2. n.º 5. pp. e146. PMID PMC1140956. Consultado el 20 de abril de 2009.
- ↑ a b Van Os J (2004). «Does the urban environment cause psychosis?» British Journal of Psychiatry. Vol. 184. n.º 4. pp. 287–288. DOI 10.1192/bjp.184.4.287. PMID 15056569.
- ↑ Ustun TB; Rehm J, Chatterji S, Saxena S, Trotter R, Room R, Bickenbach J, and the WHO/NIH Joint Project CAR Study Group (1999). «Multiple-informant ranking of the disabling effects of different health conditions in 14 countries» The Lancet. Vol. 354. n.º 9173. pp. 111–15. DOI 10.1016/S0140-6736(98)07507-2. PMID 10408486.
- ↑ Kumra S; Shaw M, Merka P, Nakayama E, Augustin R (2001). «Childhood-onset schizophrenia: research update» Canadian Journal of Psychiatry. Vol. 46. n.º 10. pp. 923–30. PMID 11816313.
- ↑ Hassett A, Ames D, Chiu E (eds) (2005) Psychosis in the Elderly. London: Taylor and Francis. ISBN 18418439446
- ↑ [MedlinePlus] (febrero de 2008). «Esquizofrenia de tipo paranoide» (en español). Enciclopedia médica en español. Consultado el 20 de abril de 2009. «Las personas con esquizofrenia paranoide pueden tener creencias equivocadas (delirios) de grandeza (superioridad) con relación a la protección a sí mismos de la conspiración que, según ellos, se está tramando en su contra. La esquizofrenia paranoide generalmente no involucra la desorganización en el lenguaje y el comportamiento que se observa en otros tipos de esta enfermedad.»
- ↑ [MedlinePlus] (febrero de 2008). «Esquizofrenia de tipo desorganizada» (en español). Enciclopedia médica en español. Consultado el 20 de abril de 2009. «Algunos de estos síntomas también se observan en otros tipos de esquizofrenia. La principal diferencia es el comportamiento errático con un lenguaje aleatorio desordenado y despreocupado por la gramática.»
- ↑ [MedlinePlus] (febrero de 2008). «Esquizofrenia» (en español). Enciclopedia médica en español. Consultado el 20 de abril de 2009. «Algunos de estos síntomas también se observan en otros tipos de esquizofrenia. La principal diferencia es el comportamiento errático con un lenguaje aleatorio desordenado y despreocupado por la gramática.»
- ↑ Shawn Christopher Shea (2003). Entrevista psiquiátrica, 2da edición (en español), España: Elsevier, pp. 340. ISBN 8481745960. Consultado el 13 de abirl, 2009.
- ↑ Luis Agüera Ortiz; Jorge Cervilla Ballesteros, Manuel Martín Carrasco (2006). Psiquiatría geriátrica, 2da edición (en español), España: Elsevier, pp. 491. ISBN 8445815792. Consultado el 13 de abirl, 2009.
- ↑ HARRISON PJ, Owen MJ. Genes for schizophrenia? Recent findings and their pathophysiological implications. Lancet. 2003; 361(9355): 417–9.
- ↑ Marietan H. Acerca del par endógeno-exógeno. Alcmeon. 1990; 1: 50-58.
- ↑ JASPERS K. Psicopatología General, 3ra. Edición, Ed. Beta, Buenos Aires. 1963.
- ↑ SCHNEIDER K. Patopsicología Clínica, 4ta. Edición, Ed. Paz Montalvo, Madrid, 1975.
- ↑ Owen MJ, Craddock N, O’Donovan MC. Schizophrenia: genes at last? Trends in Genetics, 2005; 21(9): 518-25.
- ↑ O'Donovan MC; Williams NM, Owen MJ (2003). «Recent advances in the genetics of schizophrenia» Human Molecular Genetics. Vol. 12 Spec No 2. pp. R125–33. DOI 10.1093/hmg/ddg302. PMID 12952866.
- ↑ Cardno AG, Marshall J, Coid B, MacDonald A, Ribchester T, Davies N, et al. Heritability estimates for psychotic disorders. Arch Gen Psychiatry. 1999;56:162-168.
- ↑ Onstad S, Skre I, Torgersen S, Kringlen E. Twin concordance for DSM-III-R schizophrenia. Acta Psychiatr Scand. 1991. 83(5):395-401.
- ↑ Crow TJ (January de 2007). «How and why genetic linkage has not solved the problem of psychosis: review and hypothesis» Am J Psychiatry. Vol. 164. n.º 1. pp. 13–21. DOI 10.1176/appi.ajp.164.1.13. PMID 17202538.
- ↑ Owen MJ; Craddock N, O'Donovan MC (2005). «Schizophrenia: genes at last?» Trends in Genetics. Vol. 21. n.º 9. pp. 518–25. DOI 10.1016/j.tig.2005.06.011. PMID 16009449.
- ↑ «A framework for interpreting genome-wide association studies of psychiatric disorders» Mol. Psychiatry. Vol. 14. n.º 1. pp. 10–7. DOI 10.1038/mp.2008.126. PMID 19002139.
- ↑ Craddock N, O’Donovan MC, Owen MJ. The genetics of schizophrenia and bipolar disorder: dissecting psychosis. J Med Genet. 2005 Mar;42(3):193-204.
- ↑ Detera-Wadleigh SD, McMahon FJ. Biol Psychiatry. 2006 Jul 15;60(2):106-14. Epub 2006 Apr 11.
- ↑ Abou Jamra R, Schmael C, Cichon S, Rietschel M, Schumacher J, Nothen MM. The G72/G30 gene locus in psychiatric disorders: a challenge to diagnostic boundaries? Schizophr Bull 2006 Oct;32(4):599-608. Epub 2006 Aug 16.
- ↑ Craddock N; O'Donovan MC, Owen MJ (2006). «Genes for schizophrenia and bipolar disorder? Implications for psychiatric nosology» Schizophrenia Bulletin. Vol. 32. n.º 1. pp. 9–16. DOI 10.1093/schbul/sbj033. PMID 16319375.
- ↑ Viktor Tausk Trabajos Psicoanalíticos, Ed. Gedisa, ISBN 84-7432-031-3
- ↑ Helene Deutsch: Algunas formas de trastorno emocional y su relacion con la esquizofrenia, en Revista de psicoanalisis, 1942, vol. 25
- ↑ James F. Balch, Phyllis A. Balch Recetas nutritivas que curan (en español). Publicado por Avery, 2000; pág 320. ISBN 1-58333-010-0
- ↑ Davies G; Welham J, Chant D, Torrey EF, McGrath J (2003). «Una revisión sistemática y meta-análisis de la temporada del hemisferio norte de nacimiento estudios en la esquizofrenia» Schizophrenia Bulletin. Vol. 29. pp. 587-93. PMID 14609251.
- ↑ Brown AS (2006). «infección prenatal como factor de riesgo para la esquizofrenia» Esquizofrenia Boletín. Vol. 32. pp. 200-2. DOI 10.1093/schbul/sbj052. PMID 16469941.
- ↑ van Os J, Krabbendam L, Myin-Germeys I, Delespaul P (March de 2005). «The schizophrenia envirome» Current Opinion in Psychiatry. Vol. 18. n.º 2. pp. 141–5. PMID 16639166.
- ↑ Mueser KT, McGurk SR (2004). «Schizophrenia» The Lancet. Vol. 363. n.º 9426. pp. 2063–72. DOI 10.1016/S0140-6736(04)16458-1. PMID 15207959.
- ↑ Selten JP, Cantor-Graae E, Kahn RS (March de 2007). «Migration and schizophrenia» Current Opinion in Psychiatry. Vol. 20. n.º 2. pp. 111–115. DOI 10.1097/YCO.0b013e328017f68e. PMID 17278906.
- ↑ Schenkel LS; Spaulding WD, Dilillo D, Silverstein SM (2005). «Histories of childhood maltreatment in schizophrenia: Relationships with premorbid functioning, symptomatology, and cognitive deficits» Schizophrenia Research. Vol. 76. n.º 2-3. pp. 273–286. DOI 10.1016/j.schres.2005.03.003. PMID 15949659.
- ↑ Janssen; Krabbendam L, Bak M, Hanssen M, Vollebergh W, de Graaf R, van Os J (2004). «Childhood abuse as a risk factor for psychotic experiences» Acta Psychiatrica Scandinavica. Vol. 109. pp. 38–45. DOI 10.1046/j.0001-690X.2003.00217.x. PMID 14674957.
- ↑ a b Bentall RP; Fernyhough C, Morrison AP, Lewis S, Corcoran R (2007). «Prospects for a cognitive-developmental account of psychotic experiences» Br J Clin Psychol. Vol. 46. n.º Pt 2. pp. 155–73. DOI 10.1348/014466506X123011. PMID 17524210.
- ↑ Subotnik, KL; Goldstein, MJ, Nuechterlein, KH, Woo, SM and Mintz, J (2002). «Are Communication Deviance and Expressed Emotion Related to Family History of Psychiatric Disorders in Schizophrenia?» Schizophrenia Bulletin. Vol. 28. n.º 4. pp. 719–29. PMID 12795501.
- ↑ Daniel Marcelli; Alain Braconnier (2005). Psicopatología del adolescente, 2da edición (en español), España: Elsevier, pp. 345. ISBN 844581480X. Consultado el 14 de abril de 2009.
- ↑ Ferdinand RF, Sondeijker F, van der Ende J, Selten JP, Huizink A, Verhulst FC (2005). «Cannabis use predicts future psychotic symptoms, and vice versa» Addiction. Vol. 100. n.º 5. pp. 612–8. DOI 10.1111/j.1360-0443.2005.01070.x. PMID 15847618.
- ↑ Moore THM, Zammit S, Lingford-Hughes A et al. (2007). «Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review» Lancet. Vol. 370. n.º 9584. pp. 319-328. DOI 10.1016/S0140-6736(07)61162-3. PMID 17662880.
- ↑ Gregg L, Barrowclough C, Haddock G (2007). «Reasons for increased substance use in psychosis» Clin Psychol Rev. Vol. 27. n.º 4. pp. 494–510. DOI 10.1016/j.cpr.2006.09.004. PMID 17240501.
- ↑ Broome MR; Woolley JB, Tabraham P, Johns LC, Bramon E, Murray GK, Pariante C, McGuire PK, Murray RM (2005). «What causes the onset of psychosis?» Schizophrenia Research. Vol. 79. n.º 1. pp. 23–34. DOI 10.1016/j.schres.2005.02.007. PMID 16198238.
- ↑ Lewis R (2004). «Should cognitive deficit be a diagnostic criterion for schizophrenia?» Journal of Psychiatry and Neuroscience. Vol. 29. n.º 2. pp. 102–113. PMID 15069464.
- ↑ Brune M; Abdel-Hamid M, Lehmkamper C, Sonntag C (2007). «Mental state attribution, neurocognitive functioning, and psychopathology: What predicts poor social competence in schizophrenia best?» Schizophrenia Research. Vol. 92. n.º 1-2. pp. 151–9. DOI 10.1016/j.schres.2007.01.006. PMID 17346931.
- ↑ Sitskoorn MM; Aleman A, Ebisch SJH, Appels MCM, Khan RS (2004). «Cognitive deficits in relatives of patients with schizophrenia: a meta-analysis» Schizophrenia Research. Vol. 71. n.º 2. pp. 285–295. DOI 10.1016/j.schres.2004.03.007. PMID 15474899.
- ↑ Kurtz MM (2005). «Neurocognitive impairment across the lifespan in schizophrenia: an update» Schizophrenia Research. Vol. 74. n.º 1. pp. 15–26. DOI 10.1016/j.schres.2004.07.005. PMID 15694750.
- ↑ a b Cohen & Docherty (2004). «Affective reactivity of speech and emotional experience in patients with schizophrenia» Schizophrenia Research. Vol. 69. n.º 1. pp. 7–14. DOI 10.1016/S0920-9964(03)00069-0. PMID 15145465.
- ↑ Horan WP; Blanchard JJ (2003). «Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping» Schizophrenia Research. Vol. 60. n.º 2-3. pp. 271–83. DOI 10.1016/S0920-9964(02)00227-X. PMID 12591589.
- ↑ Barrowclough C; Tarrier N, Humphreys L, Ward J, Gregg L, Andrews B (2003). «Self-esteem in schizophrenia: relationships between self-evaluation, family attitudes, and symptomatology» J Abnorm Psychol. Vol. 112. n.º 1. pp. 92–9. DOI 10.1037/0021-843X.112.1.92. PMID 12653417.
- ↑ Birchwood M; Meaden A, Trower P, Gilbert P, Plaistow J (2000). «The power and omnipotence of voices: subordination and entrapment by voices and significant others» Psychol Med. Vol. 30. n.º 2. pp. 337–44. DOI 10.1017/S0033291799001828. PMID 10824654.
- ↑ Smith B; Fowler DG, Freeman D, Bebbington P, Bashforth H, Garety P, Dunn G, Kuipers E (2006). «Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations» Schizophrenia Research. Vol. 86. n.º 1-3. pp. 181–8. DOI 10.1016/j.schres.2006.06.018. PMID 16857346.
- ↑ Beck, AT (2004). «A Cognitive Model of Schizophrenia» Journal of Cognitive Psychotherapy. Vol. 18. n.º 3. pp. 281–88. DOI 10.1891/jcop.18.3.281.65649.
- ↑ Bell V; Halligan PW, Ellis HD (2006). «Explaining delusions: a cognitive perspective» Trends in Cognitive Science. Vol. 10. n.º 5. pp. 219–26. DOI 10.1016/j.tics.2006.03.004. PMID 16600666.
- ↑ Freeman D; Garety PA, Kuipers E, Fowler D, Bebbington PE, Dunn G (2007). «Acting on persecutory delusions: the importance of safety seeking» Behaviour Research and Therapy. Vol. 45. n.º 1. pp. 89–99. DOI 10.1016/j.brat.2006.01.014. PMID 16530161.
- ↑ Kuipers E; Garety P, Fowler D, Freeman D, Dunn G, Bebbington P (2006). «Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms» Schizophrenia Bulletin. Vol. 32. n.º Suppl 1. pp. S24–31. DOI 10.1093/schbul/sbl014. PMID 16885206.
- ↑ Kircher, Tilo; Renate Thienel (2006). «Functional brain imaging of symptoms and cognition in schizophrenia», The Boundaries of Consciousness, p. 302. ISBN 0444528768.
- ↑ Green MF (2006). «Cognitive impairment and functional outcome in schizophrenia and bipolar disorder» Journal of Clinical Psychiatry. Vol. 67. n.º Suppl 9. pp. 3–8. PMID 16965182.
- ↑ Laruelle M; Abi-Dargham A, van Dyck CH, Gil R, D'Souza CD, Erdos J, McCance E, Rosenblatt W, Fingado C, Zoghbi SS, Baldwin RM, Seibyl JP, Krystal JH, Charney DS, Innis RB (1996). «Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects» Proceedings of the National Academy of Sciences of the USA. Vol. 93. pp. 9235–40. DOI 10.1073/pnas.93.17.9235. PMID 8799184.
- ↑ Jones HM; Pilowsky LS (2002). «Dopamine and antipsychotic drug action revisited» British Journal of Psychiatry. Vol. 181. pp. 271–275. DOI 10.1192/bjp.181.4.271. PMID 12356650.
- ↑ Konradi C; Heckers S (2003). «Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment» Pharmacology and Therapeutics. Vol. 97. n.º 2. pp. 153–79. DOI 10.1016/S0163-7258(02)00328-5. PMID 12559388.
- ↑ Lahti AC; Weiler MA, Tamara Michaelidis BA, Parwani A, Tamminga CA (2001). «Effects of ketamine in normal and schizophrenic volunteers» Neuropsychopharmacology. Vol. 25. n.º 4. pp. 455–67. DOI 10.1016/S0893-133X(01)00243-3. PMID 11557159.
- ↑ Coyle JT; Tsai G, Goff D (2003). «Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia» Annals of the New York Academy of Sciences. Vol. 1003. pp. 318–27. DOI 10.1196/annals.1300.020. PMID 14684455.
- ↑ Tuominen HJ; Tiihonen J, Wahlbeck K (2005). «Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis» Schizophrenia Research. Vol. 72. pp. 225–34. DOI 10.1016/j.schres.2004.05.005. PMID 15560967.
- ↑ Steen RG, Mull C, McClure R, Hamer RM, Lieberman JA (June de 2006). «Brain volume in first-episode schizophrenia: systematic review and meta-analysis of magnetic resonance imaging studies» Br J Psychiatry. Vol. 188. pp. 510–8. DOI 10.1192/bjp.188.6.510. PMID 16738340.
- ↑ Lieberman JA, Bymaster FP, Meltzer HY, Deutch AY, Duncan GE, Marx CE, Aprille JR, Dwyer DS, Li XM, Mahadik SP, Duman RS, Porter JH, Modica-Napolitano JS, Newton SS, Csernansky JG (September de 2008). «Antipsychotic drugs: comparison in animal models of efficacy, neurotransmitter regulation, and neuroprotection» Pharmacol. Rev.. Vol. 60. n.º 3. pp. 358–403. DOI 10.1124/pr.107.00107. PMID 18922967.
- ↑ DeLisi LE (March de 2008). «The concept of progressive brain change in schizophrenia: implications for understanding schizophrenia» Schizophr Bull. Vol. 34. n.º 2. pp. 312–21. DOI 10.1093/schbul/sbm164. PMID 18263882.
- ↑ Ellison-Wright I, Bullmore E (March de 2009). «Meta-analysis of diffusion tensor imaging studies in schizophrenia» Schizophr. Res.. Vol. 108. n.º 1-3. pp. 3–10. DOI 10.1016/j.schres.2008.11.021. PMID 19128945.
- ↑ Broyd SJ, Demanuele C, Debener S, Helps SK, James CJ, Sonuga-Barke EJS (2008). «Default-mode brain dysfunction in mental disorders: a systematic review» Neurosci Biobehav Rev. DOI 10.1016/j.neubiorev.2008.09.002. PMID 18824195.
- ↑ a b American Psychiatric Association (2000). «Schizophrenia», Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC: American Psychiatric Publishing, Inc.. ISBN 0-89042-024-6. Consultado el 04-07-2008.
- ↑ Sims A (2002). Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia: W. B. Saunders. ISBN 0-7020-2627-1.
- ↑ LIEBERMAN JA. Neurobiology and the natural history of schizophrenia. J Clin Psychiatry. 2006 Oct;67(10):e14.
- ↑ Addington J; Cadenhead KS, Cannon TD, Cornblatt B, McGlashan TH, Perkins DO, Seidman LJ, Tsuang M, Walker EF, Woods SW, Heinssen R (2007). «North American prodrome longitudinal study: a collaborative multisite approach to prodromal schizophrenia research» Schizophrenia Bulletin. Vol. 33. n.º 3. pp. 665–72. DOI 10.1093/schbul/sbl075. PMID 17255119.
- ↑ Parnas J; Jorgensen A (1989). «Pre-morbid psychopathology in schizophrenia spectrum» British Journal of Psychiatry. Vol. 115. pp. 623–7. PMID 2611591.
- ↑ Amminger GP; Leicester S, Yung AR, Phillips LJ, Berger GE, Francey SM, Yuen HP, McGorry PD (2006). «Early-onset of symptoms predicts conversion to non-affective psychosis in ultra-high risk individuals» Schizophrenia Research. Vol. 84. n.º 1. pp. 67–76. DOI 10.1016/j.schres.2006.02.018. PMID 16677803.
- ↑ DSM-IV-TR Esquizofrenia
- ↑ Verdoux H, van Os J. Psychotic symptoms in non-clinical populations and the continuum of psychosis. Schizophr Res. 2002; 54(1–2): 59–65.
- ↑ Johns LC, van Os J. The continuity of psychotic experiences in the general population. Clinical Psychology Review, 2001; 21 (8):1125-41.
- ↑ Peters ER, Day S, McKenna J, Orbach G. Measuring delusional ideation: the 21-item Peters et al. Delusions Inventory (PDI). Schizophr Bull, 2005; 30:1005-22.
- ↑ Tsuang MT, Stone WS, Faraone SV. Toward reformulating the diagnosis of schizophrenia. Am J Psychiatry, 2000;157(7): 1041–1050.
- ↑ McGorry PD, Mihalopoulos C, Henry L, Dakis J, Jackson HJ, Flaum M, Harrigan S, McKenzie D, Kulkarni J, Karoly R. Spurious precision: procedural validity of diagnostic assessment in psychotic disorders. Am J Psychiatry. 1995;152 (2): 220–3.
- ↑ BBC News Online. (9 de octubre de 2006). Schizophrenia term use invalid. Disponible en: http://news.bbc.co.uk/2/hi/health/6033013.stm
- ↑ Asylum. CASL. Support the Campaign for Abolition of the Schizophrenia Label. Disponible en http://www.asylumonline.net/ Consultado el 23 de enero de 2007
- ↑ Sato M. Renaming schizophrenia: a Japanese perspective. World Psychiatry. 2004;5(1): 53-5.
- ↑ Victor Tausk: Trabajos Psicoanalíticos (On the origin of the "Influencing Machine" in Schizophrenia), Ed. Gedisa, ISBN 84-7432-031-3
- ↑ Harold Searles: Escritos Sobre Esquizofrenia, 1994, Ed. Gedisa, ISBN 84-7432-104-2
- ↑ Kandel, E. R. (2007). En busca de la memoria: El nacimiento de una nueva ciencia de la mente. (In Search of Memory) (E. Marengo, trad.). Ed. Katz, pp. ISBN 84-935432-8-4, 9788493543280. ISBN Argentina 978-987-1283-40-8. Consultado en [2] el martes 9 de junio del 2009.
- Ronald D. Laing: "Esquizofrenia y presión social", Cuadernos ínfimos, Tusquets Editores
- John N. Rosen: "Psicoanálisis directo- Tratamiento de las psicosis sin medicamentos", Tomos I y II, Biblioteca Nueva, Madrid
- David Cooper: "Psiquiatría y antipsiquiatría", Editorial Paidos
Enlaces externos [editar]
- Bleuler, Eugen: Dementia praecox oder Gruppe der Schizophrenien. Leipzig und Wien: F. Deuticke 1911
- Información sobre la esquizofrenia en español. Información, ayuda, foros y consultas sobre la esquizofrenia y otros trastornos mentales.
- Información sobre la esquizofrenia en MedlinePlus, un servicio de la Biblioteca Nacional de la Medicina (National Library of Medicine) de los Estados Unidos
- FORUMCLINIC: Información sobre Esquizofrenia para pacientes y familiares en Español y Catalán con vídeos, noticias y foros
- Esquizofrenia e Información sobre Salud Mental - Español
- PsicosocialArt.- Portal sobre Salud Mental, aspectos Psicosociales y calidad de vida en personas con enfermedad mental.
- Preguntas frecuentes sobre esquizofrenia - Español
- Página reivindicativa e informativa sobre la enfermedad mental y en especial sobre la esquizofrenia - Español
- Esquizofrenia estaría ligada a gen proceso inflamatorio: estudio - Biblioteca Nacional de Medicina de EE.UU. - por Julie Steenhuysen (traducido del inglés)
- Asociación Catalana de Familiares y Enfermos de Esquizofrenia






0 comentarios